Indice del volumen Volume index
Comité Editorial Editorial Board
Comité Científico Scientific Committee
Letters to the Editor / Cartas al Editor
SÍNDROME DE SWEET EN PACIENTE CON
SÍNDROME MIELODISPLÁSICO
MŞ Victoria Cuevas Ruiz, Ignacio Martínez Sancho*, Miriam Fernández Zubiaga,
María Zamora González-Marińo**
Servicios de Hematología-Hemoterapia y Medicina Interna del Complejo Asistencial de Burgos.
Atención Primaria, C.S. *Gamonal Antigua y **San Agustín.
Burgos. Espańa
mvcuevas @ hgy.es
Rev Electron Biomed / Electron J Biomed 2007;1:50-53
Sr. Editor:
El síndrome de Sweet descrito en 1964 por el Dr. Robert Douglas Sweet, es una dermatosis neutrofílica febril aguda y se presenta de forma concurrente con determinadas patologías y se caracteriza por la resolución con el tratamiento corticoideo1.
La asociación de Síndrome mielodisplásico y Dermatosis neutrofílica no es infrecuente2. Presentamos el caso de un paciente con Síndrome mielodisplásico y Síndrome de Sweet con mala respuesta al tratamiento con corticoides.
CASO CLINICO
Paciente de 76 ańos diagnosticado de Síndrome mielodisplásico (Anemia refractaria con exceso de blastos) que ingresó en marzo de 2006 por fiebre superior a 38şC y aparición de numerosas lesiones maculopapulosas (2 cm de diámetro) en tronco y extremidades superiores; no eran dolorosas ni pruriginosas.
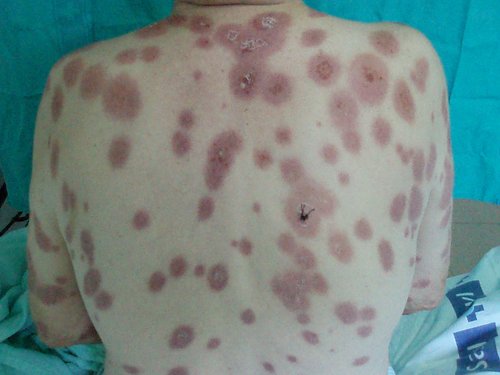
A la exploración física no presentaba rigidez de nuca, ni lesiones en boca y faringe; la auscultación pulmonar y cardíaca fueron normales; presentaba lesiones maculopapulosas en tronco y extremidades superiores y en menor cantidad en inferiores (Figura 1).
Como antecedentes personales, había pasado una hepatitis B y en noviembre de 2004 había sido diagnosticado de Adenocarcinoma de próstata por lo que recibió radioterapia local.
Dentro de las exploraciones complementarias presentaba las siguientes cifras: leucocitos 0.8 x 109 (neutrófilos 0.3 x 109), hemoglobina 7.5 g/dl, VCM 102 fl, plaquetas 42 x 109/L. VSG 100 mm. LDH 527 UI/L y proteína C reactiva de 12 mg/L. El ASLO fue normal y el test de Coombs directo negativo. Se efectuaron hemocultivos, urocultivo, cultivo de esputo y baciloscopias que fueron negativos.
Ante el hallazgo de fiebre en paciente neutropénico se inició tratamiento con un antibiótico de amplio espectro (Imipenem) y se contactó con el Servicio de Dermatología que realizó biopsia de las lesiones. El diagnóstico histológico fue dermatosis aguda febril neutrofílica o Síndrome de Sweet, por lo que se inició tratamiento con prednisona a dosis de 1 mg/kg (70 kg); a los 15 días de tratamiento, se apreció una discreta mejoría de las lesiones por lo que se procedió a la disminución paulatina de la dosis.
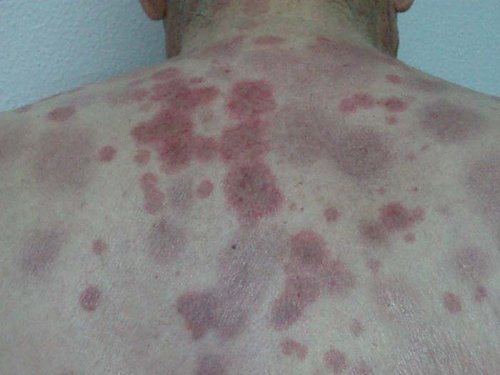
Posteriormente, el paciente ingresa nuevamente por fiebre y reactivación de las lesiones preexistentes así como, aparición de otras nuevas (Figura 2); en ese momento estaba en tratamiento con una dosis de 60 mg de prednisona.
Ante la escasa respuesta a los corticoides se decidió incorporar al tratamiento talidomida a dosis de 50 mg oral cada 12; el paciente no presentó efectos secundarios y ante la buena respuesta se procedió a disminuir la dosis de prednisona; durante el ingreso el paciente precisó insulina ya que desarrolló una diabetes corticoidea.
A las tres semanas del alta reingresa nuevamente con un cuadro de melenas y neumonía bilateral, por lo que recibió tratamiento antibiótico de amplio espectro (Imipenem). Ante la persistencia de la fiebre se ańadió posteriormente Teicoplanina y a las 24 horas de ésta, Trimetoprim-sulfametoxazol. El paciente fallece a los 6 días por sepsis de origen respiratorio.
DISCUSIÓN
El síndrome de Sweet es una entidad caracterizada por el comienzo repentino de fiebre, leucocitosis junto con pápulas y placas bien delimitadas, eritematosas que muestran un infiltrado en dermis alta de neutrófilos maduros1.
Histológicamente el Síndrome de Sweet se caracteriza por un infiltrado neutrofílico denso de disposición perivascular, acompańado de monocitos y eosinófilos. Las células inflamatorias forman un infiltrado en banda en la dermis papilar. El edema dérmico es destacable y se acompańa eventualmente de formación de ampollas subepidérmicas. En pacientes con neutropenia, el infiltrado puede ser menos neutrofílico2.
Se han descrito diversas manifestaciones por la afectación extracutánea, pudiendo existir conjuntivitis y episcleritis, y hasta en dos tercios de los casos pueden presentar artralgias o artritis3. También se ha descrito afectación del sistema nervioso central, hepática, renal, osteomielitis estéril y alveolitis4.
La enfermedad es más frecuente en mujeres y durante la cuarta y quinta década de la vida. Las manifestaciones del síndrome de Sweet pueden prolongarse hasta 4 ańos y la recurrencia de las misma son frecuentes hasta en el 25-37% de los casoos3-4. En revisiones amplias, el 54% de los pacientes tenían una neoplasia maligna o algún tipo de enfermedad hematológica4. Así mismo, se ha asociado con enfermedades inmunológicas, infecciones, fármacos y con el embarazo.
Los casos paraneoplásicos están más frecuentemente asociados a neoplasias hematológicas, aunque también se ha descrito con tumores sólidos. Si no aparecen de forma concomitante la neoplasia suele diagnosticarse en el curso de un ańo. Esta dermatosis neutrofílica se asocia a determinadas enfermedades como los síndromes mielodisplásicos5. En la revisión efectuada por Weening y cols. hasta en un 25% de los casos, de los pacientes con Síndrome de Sweet eran portadores de un Síndrome mielodisplásico o de una leucemia6.
El tratamiento con corticoides generalmente, lleva a la resolución del cuadro, sin embargo, hasta en un 25 % de los casos se produce la recurrencia. Se han utilizado como tratamientos alternativos, la indometazina, la ciclofosfamida7, el metronidazol, y el metotrexate. En casos de síndrome de Sweet recidivante se ha descrito el uso de anfotericina B con excelentes resultados8. La talidomida ha mostrado su eficacia con la resolución de las lesiones en pacientes que precisan dosis altas de corticoides9.
Actualmente se reconoce el rol de las alteraciones en las citoquinas y del papel de la angiogénesis en el desarrollo de los síndromes mielodisplásicos; esto ha llevado al uso de la talidomida en ensayos clínicos en los cuales se ha obtenido una respuesta con aumento de la cifra de hemoglobina10.
En pacientes con síndromes mielodisplásicos la talidomida ha obtenido una respuesta en aproximadamente el 20%11.
El análisis de citoquinas, como la interleukina 6, el factor estimulante de colonias granulocíticas (G-CSF) y la interleukina 1 beta en pacientes con Síndrome de Sweet y Síndrome mielodisplásico, ha demostrado una elevación de las 2 primeras durante la fase activa; este hallazgo sugiere que la producción de citoquinas que aumentan la función de los neutrófilos está elevada en algunos pacientes con síndrome mielodisplásico12.
En nuestro caso se decidió iniciar el tratamiento con talidomida ante la recurrencia de las lesiones y la necesidad de mantener las dosis altas de corticoides. La sintomatología mejoró con el tratamiento con talidomida siendo la tolerancia a la misma excelente.
REFERENCIAS
1.- Cohen PR, Kurzrock R. Sweet's syndrome revisited: a review of disease concepts.Int J Dermatol 2003; 42:761-78.
2.- Barnhill RL, Busam KJ. Vascular Diseases in Histopathology of the Skin, Elder D, ed.,N.Y.1997;204-206.
3.- Von den Driesch P, Sweet's syndrome (acute febrile neutrophilic dermatosis), J Am Acad Dermatol.1994;31: 535-55.
4.- Fett DL, Gibson LE, Su WP, Sweet's Syndrome: Systemic signs and Symptoms and Associated Disorders, Mayo Clin Proc 1995; 70: 234-240.
5.- del Pozo, Martínez W, Pazos JM, Yebra-Pimentel MT, Garcia Silva J, Fonseca E. Concurrent Sweet's syndrome and leukemia cutis in patients with myeloid disorders. Int J Dermatol 2005 Aug;44(8):677-80.)
6.- Weenig, RH, Bruce AJ, McEvoy MT, Gibson LE, Davis MD. Neutrophilic dermatosis of the hands: four new cases and review of the literature. Int J Dermatol 2004 Feb;43(2):95-102.
7.- Evans AV, Sabroe RA, Liddell K, Rusell-Jones R. Lymphocytic infiltrates as a presenting feature of Sweet's syndrome with myelodysplasia and response to cyclophosphamide. Br J Dermatol 2002 Jun;146(6):1087-90)
8.- Breccia M, D'Andrea M, Girmenia C, Bottoni U, Carmosino I, Biondo F, Alimena G. Recurrent Sweet's syndrome in acute myeloid leukemia successfully treated with amphotericin B. Haematologica 2004; 89.
9.- Browning CE, Dixon JE, Malone JC, Callen JP. Thalidomide in the treatment of recalcitrant Sweet's syndrome associated with myelodysplasia.J Am Acad Dermatol 2005 Aug; 53:135-8.
10.- Shadduck RK, Latsko JM, Rossetti JM, Haq B, Abdulhaq H. Recent advances in myelodysplastic syndromes. Exp Hematol 2007; 35: 137-43.
11.- Galili N, Raza A. Immunomodulatory drugs in myelodysplastic syndromes. Expert Opin Investig Drugs 2006;15: 805-13.
12.- Hattori H, Hoshida S, Yoneda S. Sweet's syndrome associated with recurrent fever in a patient with trisomy 8 myelodysplastic syndrome. Int J Hematol 2003; 77: 383-6.
Recibido 25 de abril de 2007.
Publicado 30 de abril de 2007